|
Эпидуральная анестезия | Компетентно о здоровье на iLive
Положение больного
Используются два положения больного:
- Положение на боку с приведенными коленями и максимальным сгибанием позвоночника.
- Положение сидя, наклоняясь вперед.
Ориентиры
Эпидуральная анестезия в поясничном отделе проводится в межпозвоночных промежутках L2-L3, L3-L4. Ориентиры включают: Vertebra prominens — выступающий остистый отросток седьмого шейного позвонка (С7), снование лопатки (Th 3), нижний угол лопатки (Th 7), линию, соединяющую гребни подвздошных костей (L 4), задние верхние ости подвздошной кости (S 2).
Как проводится эпидуральная анестезия?
С помощью тонкой иглы производится анестезия кожи и подкожной клетчатки в месте предполагаемого введения. Место фикции эпидурального пространства зависит от области операции.
С помощью острой иглы большого диаметра в коже делается отверстие, чтобы облегчить ее проведение. Твердо удерживая кожу над остистыми отростками между указательным и средним пальцами свободной руки, игла вводится строго по средней линии по середине межпозвоночного промежутка под прямым углом к поверхности кожи. Нельзя позволить коже сдвинуться, иначе она может сместиться слишком далеко в сторону. Игла проводится через надостистую и межостистую связки до тех пор, пока не почувствуется упругое сопротивление желтой связки. После этого из нее извлекается мандрен. Если используется поясничный доступ, расстояние от поверхности кожи до желтой связки обычно составляет около 4 см (в пределах 3,5-6 см). В этой области желтая связка по средней линии имеет толщину 5-6 мм.
Необходимо точно контролировать продвижение иглы, чтобы случайно не пунктировать твердую мозговую оболочку. Если эпидуральная анестезия проводится на грудном уровне, контроль движения ее еще более важен, поскольку имеется опасность травмировать спинной мозг.
Идентификация эпидурального пространства
Метод потери сопротивления наиболее широко используемый метод. Он основан на том, что когда игла находится внутри связки, то имеется существенное сопротивление введению жидкости. Это сопротивление резко снижается, как только она пройдет желтую связку и ее кончик достигнет эпидурального пространства. Для идентификации потери сопротивления к игле присоединяется 5-и мл шприц с хорошо притертым поршнем, содержащий 2-3 мл физиологического раствора и пузырек воздуха (примерно 0,2-0,3 мл). Самым трудным для освоения в технике такой процедуры, как эпидуральная анестезия является контроль продвижения иглы. Существенное значение имеет выбор удобной позиции рук. Один из возможных вариантов: павильон иглы удерживается между большим и указательным вальцами, в то время как тыльная поверхность указательного пальца твердо прижимается к спине пациента, создавая упор, препятствующий случайному смещению. В то время как она медленно продвигается в направлении эпидурального пространства, большим пальцем другой руки создается постоянное умеренное давление, сжимающее пузырек воздуха. Пока игла находится в толще связок, под поршнем ощущается эластичное сопротивление сжатого газа. В момент прохождения иглы в эпидуральное пространство раствор начинает поступать туда практически без сопротивления, под поршнем возникает ощущение провала. Поток жидкости отодвигает твердую мозговую оболочку от острия иглы. Если сопротивление продвижению иглы слишком велико из-за плотности связочного аппарата, можно использовать ступенчатую технику, когда игла продвигается двумя руками на минимальное расстояние, а после каждого миллиметра оценивается сопротивление введению жидкости.
Метод висячей капли основан на том, что давление в эпидуральной пространстве ниже атмосферного. В то время как игла находится в толще желтой связки, к ее наружному отверстию подвешивается капля физиологического раствора. В момент введения иглы в эпидуральное пространство капля всасывается внутрь иглы, что свидетельствует о правильном положении последней. Наличие отрицательного давления в нем объясняется тем, что в тот момент, когда игла входит туда, ее острие отодвигает твердую мозговую оболочку от задней поверхности спинномозгового канала. Это способствует всасыванию капли жидкости, подвешенной к наружному концу иглы. При пункции на грудном уровне определенную роль может играть отрицательное давление внутри грудной клетки, передающееся посредством венозного сплетения. Преимущество данного метода состоит в том, что иглу можно удерживать двумя руками. После достижения эпидурального пространства правильное положение иглы подтверждается отсутствием сопротивления при введении раствора или воздуха.
Проведение катетера
Не зависимо от метода идентификации, если планируется катетеризация, для облегчений проведения катетера можно продвинуть иглу на 2-3 мм. Для снижения риск введения катетера в просвет сосуда, перед его постановкой можно ввести в эпидуральное пространство небольшое количество физиологического раствора или воздуха. Катетер вводится через просвет иглы. В момент его выхода через ее кончик определяется увеличение сопротивления. Обычно это соответствует расстоянию около 10 см. Просвет иглы может быть ориентирован краниально или каудально, oт этого будет зависеть направление введения катетера. Не следует проводить его слишком далеко. Обычно для обезболивания хирургических вмешательств рекомендуется вводить катетер в пространство на глубину 2-3 см, если проводится продленная эпидуральная анестезия и обезболивание родов — на 4-6 см, чтобы гарантировать фиксацию катетера при движениях пациента. При слишком глубоком введении катетера возможно его смещение в латеральной или переднее пространство, что приведет к тому, что эпидуральная анестезия потеряет свою эффективность. После введения катетера игла осторожно извлекается, по мере чего катетер легонько продвигается вперед. После извлечения иглы катетер соединяется с бактериальным фильтром и системой для присоединения шприца, фиксируется к коже с помощью адгезивного пластыря.

Эпидуральная анестезия: тест доза
Прежде чем вводить расчетную дозу местного анестетика при эпидуральной анестезии для того, чтобы предупредить возможное интратекальное или внутрисосудистое положение иглы или катетера используется введение небольшой тест дозы. Ее величина должна быть такой, чтобы гарантировать выявление эффекта при неверном введении. Обычно используется 4-5 мл раствора местного анестетика с 0,1 мл раствора адреналина в разведении 1:1000, который вводится. После чего проводится тщательное наблюдение на протяжении 5 минут. Контролируется частота пульса и артериальное давление до и после введения. Следует помнить, что отрицательный эффект после введения тест дозы не может полностью гарантировать правильное положение катетера, поэтому в любом случае необходимо соблюдение всех мер предосторожности как при введении основной дозы, так и всех повторных введениях анестетика.
 [14], [15], [16], [17], [18], [19], [20], [21]
[14], [15], [16], [17], [18], [19], [20], [21]
Эпидуральная анестезия: основная доза
Добавление в раствор местного анестетика некоторых препаратов используется для увеличения продолжительности и эффективности эпидуральной анестезии либо ускорения ее развития. Чаще всего используется адреналин в разведении 1:200000. С его помощью можно увеличить продолжительность эпидуральной анестезии при использовании анестетиков с короткой и средней длительностью действия. Фенилэфрин применяется при эпидуральной анестезии значительно реже, чем при спинальной возможно из-за того, что он значительно меньше снижает пиковую концентрацию анестетика в плазме крови по сравнению с адреналином.
 [22], [23], [24], [25]
[22], [23], [24], [25]
плюсы и минусы, возможные последствия
31.03.2020
Женщина, решившая стать матерью, еще совсем недавно должна была героически терпеть схватки и родовую деятельность без возможности облегчить боль. Теперь это в прошлом: существенно облегчить процесс родов (особенно первых) может эпидуральная анестезия.

Зачем нужно обезболивание
Человечество с давних времен пыталось найти способ снизить болевые ощущения у рожениц. В древности для этого применялись отвары трав и курения, позже появились синтетические обезболивающие. Роды — один из самых болезненных процессов, а средневековая концепция о необходимости женского страдания, к счастью, осталась в прошлом.
Исследования современных ученых прямо говорят о том, что чрезмерная боль во время родов резко повышает в крови уровень адреналина и норадреналина, а это может привести к нарушению транспорта кислорода в организме. В итоге частота схваток может снижаться с возможным развитием гипоксии плода.*
Чем еще чревата чрезмерная боль при родах
- Снижение плацентарного кровотока может угрожать патологиями плода
- Выброс гормонов при выраженном болевом синдроме может приводить к нарушениям работы детского организма
Что такое эпидуральная анестезия
Эпидуральное пространство окружает снаружи твердую мозговую оболочку, которая покрывает весь спинной мозг. В эпидуральном пространстве поясничной области находятся нервные окончания проводящие болевые импульсы от матки. В область поясницы делают укол и вводят анестетик.
При введении обезболивающих препаратов чувствительность на время отключается, что позволяет роженице перестать ощущать боль. Доза лекарственного препарата анестетика подбирается и регулируется для частичного или полного обезболивания.
В отличие от общего наркоза, эпидуральная анестезия позволяет роженице оставаться в сознании на всех этапах. Чаще всего такое обезболивание, если нет особых показаний, применяется только на период схваток, которые могут длиться по несколько часов, а рожает женщина уже без анестезии.
Спинальная или эпидуральная?
Эти два вида обезболивания очень часто путают, потому что внешне они действительно похожи, особенно для тех, кто далек от медицины. Однако различия между ними есть.
Спинальная. Для этой анестезии используется тоненькая игла, через которую анестетик вводят в спинномозговую жидкость. Сейчас такой метод применяется все реже, потому что при неправильном выполнении или не выявленных противопоказаниях может привести к серьезным последствиям.
Эпидуральная. Для этого типа анестезии сначала проводится местное обезболивание, после чего в месте пункции делается прокол специальной иглой, проникающей до твердой мозговой оболочки. При выполнении этой манипуляции очень важно не двигаться, чтобы у врача не дрогнула рука. Через иглу в прокол вводится катетер, по которому анестетики поступают в эпидуральное пространство. Его трубка останется в спине столько, сколько необходимо поддерживать обезболивающие действия лекарств. После извлечения катетера останется только маленький прокол, который обработают и заклеят пластырем.
Влияние анестезии на ребенка
Поборники «естественных родов», без какого-либо обезболивания, твердят о том, что препараты могут негативно сказаться на плоде. Однако современные исследования опровергают этот факт: в результате проведенных тестов было установлено, что эпидуральная анестезия никоим образом не влияет на ребенка, зато здорово облегчает процесс родов.** К тому же для проведения этого типа обезболивания применяются препараты, которые не проникают через плацентарную оболочку плода.
Главный плюс эпидуральной анестезии при родах в том, что женщина может расслабиться, успокоиться и уверенно перейти к процессу изгнания плода без невроза и стресса.

Показания к обезболиванию
К сожалению, пока еще не во всех медицинских учреждениях женщина может принять самостоятельное решение о применении анестетиков. В большинстве случаев показаниями к необходимости эпидуральной анестезии являются следующие ситуации.
Недоношенная беременность. Расслабление мышц тазового дна позволяет ребенку легче пройти по родовым путям, не встречая при этом сопротивления. Для малышей, которые появились на свет раньше срока, противопоказан лишний стресс, так что, если нет показаний к кесаревому сечению или других индивидуальных особенностей течения беременности, рекомендуют рожать с эпидуральной анестезией.
Дискоординация родовой деятельности. Так называется состояние, при котором схватки длятся дольше положенного времени, но раскрытие шейки матки не достаточное. В этом случае эпидуральная анестезия снимет спазм и поможет родовой деятельности.
Повышенное артериальное давление. При гипертонии роды могут привести к инсультам или другим опасным последствиям, поэтому врачи могут назначить либо кесарево сечение, либо применить эпидуральную анестезию, которая поможет нормализовать уровень артериального давления.
Необходимость хирургического вмешательства. В случаях, когда нельзя применить общий наркоз, но требуется оперативная помощь, эпидуральная анестезия применяется в качестве альтернативного выхода.
Анестезия по желанию
В западных клиниках любая рожающая женщина может самостоятельно выбрать обезболивание. Если вы планируете рожать в частной клинике, скорее всего, вам предоставят возможность самостоятельно решить о необходимости обезболивания.
Когда нельзя использовать
У любого медицинского вмешательства есть свои противопоказания, не обошло это и эпидуральную анестезию. Однако даже наличие противопоказаний не повод рожать без анестезии. В этом случае врачи могут подобрать альтернативные способы снижения болевого порога.
Низкое артериальное давление. При пониженном АД введение обезболивающих препаратов может спровоцировать его резкое падение.
Деформация позвоночника. Если у женщины есть дегенеративные нарушения в позвоночном столбе, он чрезвычайно искривлен или имеет аномалии, доступ для катера будет затруднен. Это значит, что при введении препарата он может попасть не туда или не заблокировать болевые ощущения
Воспаления в зоне прокола. При любых воспалительных процессах в поясничной области (месте введения эпидуральной анестезии) инъекции запрещены, так как могут спровоцировать нагноение или другие неприятные последствия попадания инфекции в кровь.
Нарушение свертываемости крови. Некоторые обезболивающие препараты способны разжижать кровь, что особенно опасно, если во время родов откроется маточное кровотечение
Непереносимость определенной группы препаратов. Обычно при этом просто применяются аналоги, но в редких случаях эпидуральная анестезия становится невозможной
Бессознательное состояние. Во-первых, женщина без сознания в принципе не ощущает болевых ощущений, во-вторых, она не может дать своего согласия на применение анестезии, что требуется при назначении определенной группы препаратов
Последствия и осложнения
В большинстве случаев эпидуральная анестезия хорошо переносится без негативных последствий для матери и ребенка. Однако бывают ситуации, когда малоприятные осложнения действительно наступают, как правило, у роженицы.
Попадание препаратов в венозное русло. Если врач во время прокола попал в сосуд, и анестетик оказался в кровотоке, женщина почувствует слабость, головокружение, онемение конечностей. К счастью, это все поправимо: обычно такие реакции возникают мгновенно, еще при установке катетера, и при своевременном оповещении анестезиолога неприятных последствий удается избежать. Поэтому, если во время эпидуральной анестезии ощущается один из вышеописанных симптомов, необходимо сообщить об этом врачу
Аллергия. К сожалению, никто не защищен от возможных негативных реакций организма на анестетик. Если у вас есть аллергические реакции (особенно на лекарственные препараты или например вводимую анестезию при лечении зубов) необходимо обязательно сказать об этом врачу. Это здорово поможет врачу, который будет подбирать правильный препарат и его дозировку, а вас убережет от аллергических реакций и анафилактического шока
Боли в спине. Некоторые женщины в отзывах о применении анестезии при родах жалуются, что после эпидуралки болит поясничный отдел позвоночника. Это бывает в месте прокола и установки катетера. Эта боль, как правило, быстро проходит в послеродовом периоде. Но о ней нужно обязательно сообщить своему врачу.
Падение артериального давления. Большинство обезболивающих препаратов действительно сильно снижает АД. Чтобы избежать головокружений, врачи обычно рекомендуют своим пациенткам лежать, а препараты вводят через катетер малыми дозами
Другие минусы анестезии
Большинство последствий зависит от того, правильно ли выполнит анестезиолог свои манипуляции и будет ли роженица следовать всем рекомендациям врачей. Дело в том, что при неправильном введении препарата обезболивание может наступить частично (в 15 % случаев) или не наступить вовсе (5 %). Нередко неправильное введение обусловлено излишним весом женщины или аномалиями развития ее позвоночника.
Еще одно редкое явление – «мозаичная» анестезия. Она возникает из-за того, что в эпидуральном пространстве имеются перегородки, не позволяющие лекарству равномерно распределиться по всей жидкости. О потере чувствительности с одной стороны тела нужно сразу сообщить анестезиологу — и он скорректирует дозу препаратов.
Минусы процедуры
Большинство противников эпидуральной анестезии настаивает на том, что при родах у женщины вырабатывается большое количество гормона окситоцина, который вызывает привязанность к ребенку. И если «перекрыть» болевые ощущения обезболивающими, его выработка остановится, и «материнский инстинкт» не сработает. Женщины, родившие с эпидуральной анестезией и воспитывающие детей, легко разрушат миф об отсутствующей привязанности.
Возможные негативные последствия — это осложнения от неподходящих лекарств. Поэтому вопросы об аллергии нужно решать заранее. Так что минусов у эпидуральной анестезии практически нет, а не подкрепленные фактами выводы о «непоправимом вреде» не стоит брать в расчет.
Плюсы процедуры
Мы живем в современном мире, в котором делается все для максимального комфорта. Устаревшие представления о том, что роженица обязательно должна страдать, чтобы иметь право называться матерью, сегодня считаются крайне негуманными. Плюсы эпидуральной анестезии — это:
- обезболивание родовой деятельности, которая бывает по-настоящему нестерпимой для матери
- возможность взять передышку, когда схватки длятся уже несколько часов, и даже поспать
- снижение артериального давления у гипертоников
- предотвращение негативных последствий чрезмерной боли, которая может спровоцировать гипоксию плода
- нормализация сокращения матки, расслабление ее шейки и помощь ребенку в проходе по родовым путям
- купирование тошноты и рвоты
- отсутствие угнетения дыхательных центров у роженицы и новорожденного
Кроме того, при необходимости экстренного кесарева сечения анестезиолог просто повысит дозу препаратов и к операции можно будет приступить немедленно.
Как еще облегчить роды
Далеко не все женщины желают непременно рожать с применением анестезии. Однако даже в этом случае можно облегчить себе родовой процесс.
- Беременность нужно планировать сильно заранее, отказавшись от всех вредных привычек, выстроив диету и режим дня, наблюдаясь у врача и стараясь по возможности избегать стрессов
- До родов нужно посетить курсы подготовки в ним, где вам подробно расскажут о том, как правильно дышать и что делать, когда начнутся схватки. Такие уроки нужны для того, чтобы подготовиться не только физически, но и эмоционально
- Во время схваток можно применять некоторые техники массажа: обычно о них рассказывают на курсах. Кроме того, очень важно правильно дышать и стараться не кричать, так как это забирает кислород у ребенка
Выводы и рекомендации
Если в процессе схваток или родов вы понимаете, что не можете терпеть боль, нужно сообщить об этом врачу. Анестезиолог подберет подходящий препарат, который снизит болевые ощущения и поможет спокойно и быстро родить. Если эпидуральную анестезию назначал сам врач — отказываться от нее не нужно: доктор наверняка лучше знает, что и зачем делает.
*Куликов А. В. Регионарная анестезия в обезболивании родов. Практическое пособие. http://kulikov1905.narod.ru/regionMETOD.pdf
** Стефан Х. Халперн, университет Торонто. Влияние обезболивания родов на их исход. https://cyberleninka.ru/article/n/vliyanie-obezbolivaniya-rodov-na-ih-ishod/viewer
(0 оценок; рейтинг статьи 0)
Спинальная и эпидуральная анестезия
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
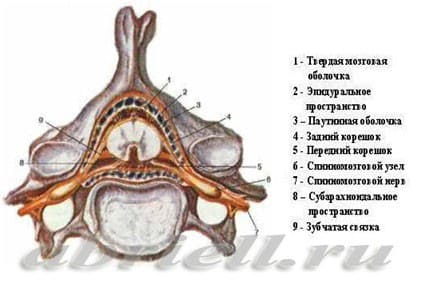 Рисунок 1 и 2. Спинной мозг и его оболочки, показанные на поперечном разрезе позвоночника
Рисунок 1 и 2. Спинной мозг и его оболочки, показанные на поперечном разрезе позвоночникаСпинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
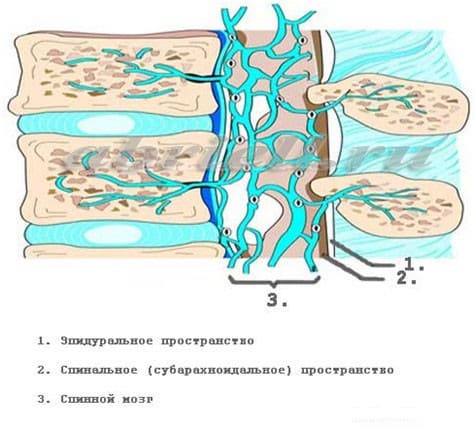 Рисунок 3. Спинной мозг и его оболочки в другой плоскости.
Рисунок 3. Спинной мозг и его оболочки в другой плоскости. 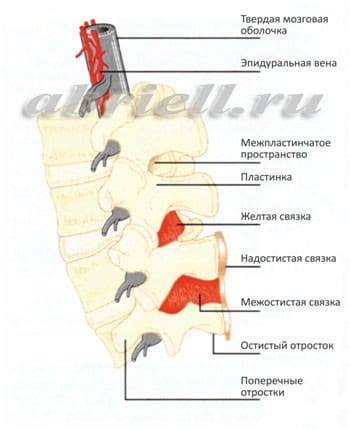
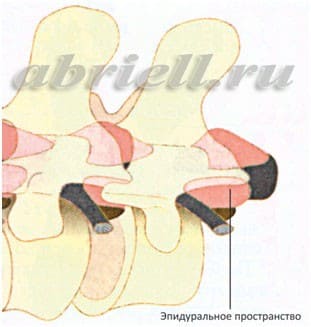 Рисунок 4 и 5. Оболочки спинного мозга в объёмном изображении. На рисунке 4 эпидуральное пространство находится до твёрдой мозговой оболочки (серый цилиндр), а спинной мозг лежит внутри этого цилиндра.
Рисунок 4 и 5. Оболочки спинного мозга в объёмном изображении. На рисунке 4 эпидуральное пространство находится до твёрдой мозговой оболочки (серый цилиндр), а спинной мозг лежит внутри этого цилиндра.СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
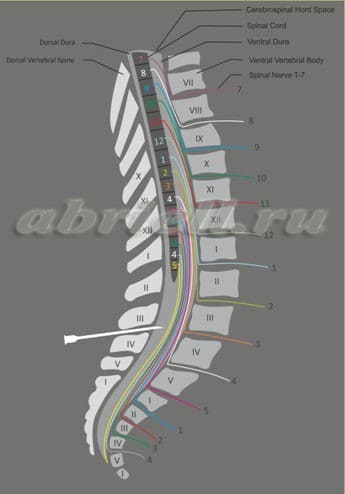 Рисунок 6. В субарахноидальное пространство введён местный анестетик, он распространился вверх и блокирует нервы, свободно «плавающие» в ликворе.
Рисунок 6. В субарахноидальное пространство введён местный анестетик, он распространился вверх и блокирует нервы, свободно «плавающие» в ликворе.В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
— липофилинг голеней;
— липосакция в области ног;
— липосакция талии;
— подтяжка ягодиц;
— эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
(а) затрачивается меньше времени на проведение;
(б) намного быстрее развивается сегментарная блокада;
(в) по качеству обезболивания блокада лучше.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
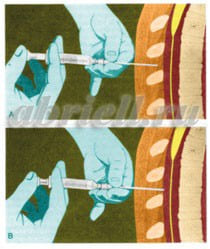
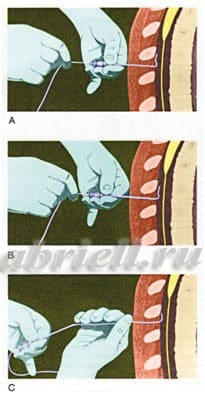 Рисунок 7. Через иглу вводится специальный катетер.
Рисунок 7. Через иглу вводится специальный катетер.Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Противопоказания для спинальной и эпидуральной анестезий общие:
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
 ПОДГОТОВКА К ОПЕРАЦИИ: ПОДГОТОВКА К НАРКОЗУ (ОБЩЕЙ АНЕСТЕЗИИ)
ПОДГОТОВКА К ОПЕРАЦИИ: ПОДГОТОВКА К НАРКОЗУ (ОБЩЕЙ АНЕСТЕЗИИ)
В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
 ПОДГОТОВКА К ОПЕРАЦИИ: АНКЕТА АНЕСТЕЗИОЛОГА
ПОДГОТОВКА К ОПЕРАЦИИ: АНКЕТА АНЕСТЕЗИОЛОГА
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
 ПОДГОТОВКА К АНЕСТЕЗИИ
ПОДГОТОВКА К АНЕСТЕЗИИ
Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
 ПОДГОТОВКА К ОПЕРАЦИИ: СПИСОК АНАЛИЗОВ ДЛЯ ОПЕРАЦИИ (Скачать, doc)
ПОДГОТОВКА К ОПЕРАЦИИ: СПИСОК АНАЛИЗОВ ДЛЯ ОПЕРАЦИИ (Скачать, doc)
В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
 АНАЛИЗЫ ДЛЯ ОПЕРАЦИИ В КЛИНИКЕ «АБРИЕЛЛЬ»
АНАЛИЗЫ ДЛЯ ОПЕРАЦИИ В КЛИНИКЕ «АБРИЕЛЛЬ»
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике «Абриелль». Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно. Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 — 3 дней, их сразу оценивает врач-анестезиолог. Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
Эпидуральная анестезия. Обезболивание родов
Содержание:
В арсенале современного анестезиолога имеется несколько видов обезболивания родов. Но чаще всего применяется именно эпидуральная анестезия. Такой выбор вполне оправдан. Отработанная методика, современные инструменты, применение новых местных обезболивающих веществ и антимикробных препаратов для обработки кожи в месте прокола позволяют сделать этот вид обезболивания широко доступным и достаточно безопасным. В развитых странах эпидуральная анестезия применяется как основной метод обезболивания как при естественных родах, так и при кесаревом сечении. По сравнению с другими методами обезболивания эпидуральная анестезия обладает целым рядом преимуществ.

Во-первых, это эффективный болеутоляющий метод, при котором роженица остается в сознании. Во-вторых, эпидуральная анестезия оказывает расслабляющее воздействие на шейку матки. В-третьих, в случае рассогласованной родовой деятельности, при которой мышечные волокна матки сокращаются не синхронно, она способна оказывать координирующее влияние. Наконец, эпидуральная анестезия, как свидетельствуют практические наблюдения, оказывает минимальное воздействие на ребенка.
Механизм обезболивания
Чтобы понять, как действует эпидуральная анестезия, необходим небольшой экскурс в анатомию.
Как известно, спинной мозг расположен в позвоночном канале и окружен несколькими оболочками. От мозга к другим органам тянутся нервы — так называемые корешки спинного мозга. Передние корешки «отвечают» за сокращение скелетных мышц, т.е. за движение, а задние — за чувствительность, в том числе и болевую. Нервы-корешки выходят сквозь твердую мозговую оболочку в эпидуральное пространство, где они со всех сторон окружены жировой тканью. Именно в это пространство и вводится обезболивающее вещество.
Примечание. Иногда эпидуральное пространство называют перидуральным. Слова «перидуральный» и «эпидуральный» образованы от латинских dura mater — твердая мозговая оболочка, epi- над, peri-около.
Почему же процедура, воздействующая на отдел центральной нервной системы — спинной мозг, относительно безопасна?
- Игла анестезиолога не доходит до спинного мозга и, естественно, не проникает в него.
- Обезболивающее вещество подводится к чувствительным задним корешкам и, если влияет на передние двигательные корешки, то, как правило, незначительно (у рожающей женщины обычно сохраняется способность самостоятельно передвигаться, хотя иногда она может ощущать онемение ног — это зависит от применяемого препарата),
- Обезболивающее вещество, введенное в эпидуральное пространство, поступает в кровь очень медленно. Печень успевает обезвредить лекарство до того, как его концентрация в крови станет чувствительной для ребенка.
Как проводят эпидуральную анестезию
Женщина садится или ложится на бок, выгибает спину (в этом положении, которое иногда сравнивают с позой рассерженной кошки, увеличивается расстояние между остистыми отростками поясничных позвонков — эти отростки выступают по центру спины, и вы можете прощупать их у себя сами; у худощавых людей они хорошо заметны). Перед выполнением прокола производится антибактериальная обработка кожи и ее обезболивание.
Примечание. Обезболивание кожи и подкожной клетчатки проводится путем введения анестетика отдельным уколом с помощью тонкой иглы. Но, поскольку введение иглы в эпидуральное пространство по ощущениям сравнимо с обычным уколом, часто эта процедура не обезболивается.
Затем анестезиолог вводит специальную иглу между остистыми отростками соседних позвонков на уровне поясницы. Чтобы убедиться в том, что игла действительно попала в эпидуральное пространство, врач проводит специальную пробу.
Примечание. Врач оттягивает поршень шприца на себя, проверяя, не поступает ли в него кровь (это может случиться, если игла попадет в кровеносный сосуд) или спинномозговая жидкость (если игла попала в спинномозговой канал).
Затем внутри иглы пропускают тонкий катетер до уровня тех корешков спинного мозга, которые отвечают за болевую чувствительность органов живота и таза. После этого иглу удаляют, катетер закрепляют на спине при помощи лейкопластыря и устанавливают на нем специальный замок-переходник для введения лекарств. Женщина ложится на спину. Для того, чтобы проверить, правильно ли установлен катетер и нет ли у женщины аллергической реакции на препарат, вводят пробную дозу анестетика. После этого вводится основная доза лекарства. В дальнейшем введение обезболивающего препарата производится порциями — по мере появления боли или с 30-минутными интервалами. Каждый раз перед введением анестетика роженицу осматривает акушер.
Через несколько минут после введения препарата роженица начинает чувствовать тепло и слабость в ногах, схватки становятся безболезненными. Если матка сокращалась неэффективно, то после начала процедуры очень часто устанавливаются нормальные полноценные схватки, ускоряется процесс раскрытия шейки матки. Повышенное артериальное давление на фоне проведения эпидуральной анестезии стабилизируется за счет снятия спазма с мелких сосудов, поэтому этот метод рекомендуется больным артериальной гипертензией, ишемической болезнью и некоторыми видами пороков сердца, почечной недостаточностью. При нормальном уровне артериального давления, чтобы предотвратить его возможное снижение, роженице ставится капельница с безвредными для малыша растворами, увеличивающими объем крови.
Примечание. Поддержание уровня артериального давления в организме обеспечивается тонусом сосудов и наполненностью сосудов кровью. Так как в результате проведения эпидуральной анестезии тонус сосудов снижается, остается один способ поддержания артериального давления — введение в кровеносное русло дополнительного объема жидкости.
Перед окончанием первого периода родов обезболивание прекращается: восстановление чувствительности помогает развитию нормальных потуг. В некоторых странах производится обезболивание первого и второго периодов родов, но в России принято обезболивать только первый период. Дело в том, что под воздействием анестетика второй период родов часто удлиняется, что нередко приводит к необходимости хирургического вмешательства. Швы на разрывы или разрез промежности накладываются после введения новой порции анестетика. В течение двух часов после родов молодая мама находится под наблюдением анестезиолога и акушера. Перед переводом женщины в послеродовое отделение катетер удаляют.
Как правило, эпидуральная анестезия проводится при плановой операции кесарева сечения. Заметим, что эпидуральную анестезию, при которой роженица по своему желанию находится в полном сознании, проводят лишь до момента появления малыша. Когда же врачи зашивают разрез, женщине вводят снотворные препараты.
Если женщина боится операции, то ей выполняется эпидуральное обезболивание, после чего ей вводят снотворное еще до начала операции. При этом не требуется искусственная вентиляция легких (как при наркозе), а значит, снижается риск осложнений на легкие. Поэтому такой метод обезболивания рекомендуется курящим, больным хроническим бронхитом, бронхиальной астмой. После окончания операции в эпидуральное пространство вводится раствор наркотического препарата. В результате женщина не ощущает боль в месте разреза шесть — десять часов.
Примечание. Из эпидурального пространства наркотик поступает в кровь столь медленно и образуется столь низкая его концентрация, что она не оказывает побочного эффекта на малыша, которого прикладывают к груди спустя 10-12 часов после рождения. В некоторых клиниках ребенок прикладывается к груди сразу после рождения еще до ушивания матки, в этом случае наркотик также не оказывает негативного действия на малыша, поскольку он вводится уже после ушивания.
Во время проведения эпидуральной анестезии, а также сутки после родов женщина должна соблюдать постельный режим.
Современные препараты, используемые для анестезии, как правило, не вызывают аллергических реакций, обладают сильным обезболивающим действием, практически безвредны. При родах через естественные родовые пути используются препараты короткого времени действия, при кесаревом сечении — длительного. Основными препаратами являются коротко действующий лидокаин (до 1 часа) и длительно действующий бупивакаин (до 3 часов).
Противопоказания и осложнения
Проведение эпидуральной анестезии недопустимо при бессознательном состоянии, эклампсии, нарушении свертываемости крови, гнойных поражениях кожи спины, общем заражении крови (сепсисе), травмах головного и спинного мозга, позвоночника, высоком внутричерепном давлении, мигрени, аллергических реакциях на используемый анестетик.
Примечание. Эклампсия — тяжелая форма гестоза, сопровождающаяся угрожающими жизни расстройствами: судорогами, артериальной гипертензией, потерей сознания.
Относительными противопоказаниями являются искривление позвоночника и заболевания нервной системы. В этих случаях врач принимает решение об анестезии, исходя из конкретной ситуации.

Иногда во время и после проведения эпидуральной анестезии могут возникнуть осложнения:
- Головная боль. Она обычно появляется на первый-третий день после родов как результат повреждения твердой мозговой оболочки и истечения спинномозговой жидкости в эпидуральное пространство. Боль может продолжаться в течение 1-2 недель, иногда затягивается до 6 недель. Лечение обычно включает постельный режим, успокаивающие и обезболивающие средства, кофеин.
- При нарушении стерильности проведения манипуляции возможно воспаление в месте инъекции, эпидуральном пространстве, оболочках спинного и головного мозга.
- При введении основной дозы препарата вместо эпидурального пространства в спинномозговой канал пациентка может временно потерять способность двигаться. Это состояние продолжается лишь на время действия препарата.
- При введении основной дозы анестетика в кровеносный сосуд может произойти резкое падение артериального давления и нарушение работы сердца.
- Проявления аллергических реакций на используемый препарат.
При правильном проведении анестезии осложнения бывают редко. Следует сказать, что специальные научные исследования влияния эпидуральной анестезии па ребенка не проводились, но практический опыт показывает, что действие эпидуральной анестезии на малыша минимально. Правда, при развитии осложнений, таких как выраженное падение артериального давления, может нарушиться плацентарное кровообращение.
В заключение хочется сказать, что родовая боль — ощущение, позволяющее женщине ориентироваться в том, что с ней происходит, и действовать так, как необходимо в данный момент родов. Следует сказать, что порог чувствительности у разных людей разный, соответственно, и процесс родов женщины ощущают по-разному. Обычная умеренная боль в родах не требует обезболивания(ведь у вас не возникает желания использовать анестезию, чтобы уменьшить боль после тяжелой физической нагрузки). Страх перед болью — реальная психологическая причина возникновения замкнутого круга, в котором боль вызывает страх, а страх усиливает боль. Это нередко становится причиной нарушения родовой деятельности. И лишь в тех случаях, когда боль настолько сильна, что она перекрывает все другие ощущения, или когда применение обезболивания обязательно (например, при кесаревом сечении), вмешательство со стороны анестезиологов действительно необходимо.
Дмитрий Иванчин
Анестезиолог-реаниматолог, старший врач
оперативного отдела Центра экстренной
медицинской помощи Комитета здравоохранения г. Москвы.
Да.а… Когда рожаешь первый раз или собираешься родить, чего только не придумаешь, чтобы избежать БОЛИ и всего Э Т О Г О , о чем так страшно подумать. И про кесарево и про эпидуралку…. А про общий наркоз вообще молчу! Лучший способ обезболивания, это подготовка: присутствие мужа на родах или рожавшей подруги, дыхательная йога во время беременности, плавание в бассейне, гимнастика с растяжками. У кого нет денег на курсы, ищите инструкции в инернете. Не нашли, задавайте воспросы на форумах, вам все скинут. Многие в интернете, прошедшие через эпидуралку, рекомендуют потерпеть без обезболивания. После эпидуралки болит спина, врачи последствий не признают, а это может продолжаться годы. Анемевшие нижняя часть тела, ноги… Одна девушка описывала, что при перекладывании подвернули ступню, а она не почувствовала, так длилось сутки,возник синдром длительного сдавливания кровеносных сосудов и нервов, при котором возможен и летальный исход. Боли жуткие в течение нескольких месяцев, лекарства, нервы и ребенок на смесях. Поэтому если вас отвезли с эпидуралкой в послеродовое, требуйте медсестру переворачивать вас каждые 2 часа минимум. Не придумывайте. Сейчас в европе больше половины женщин рожают через кесарево и эпидуралку. Многие жаждут таблеток, котрые прекращают месячные. Немногие анестезиологи умеют правильно воодить катетер в позвоночник, а расплачиваться роженице. А откуда вы знаете, что вам вливают за лекартво? Скажут качественнное, возьмут деньги, а вольют какую-нить просроченную хр… Если по показаниям во время родов Вам понадобится обезболивание, то это уже другой вопрос. Как же женщин легко развести на их страхах потолстеть, остаться одной, терпеть боль при родах. А как вы думаете, новая жизнь стоит того, чтобы помучаться несколько часов? Мое мнение да. От этого ребенок еще любимее. Гормоны радости после родов даны женщины от природы. Милые дамы! Счастья и здоровья вам!
2008-06-06, ЕвгенияСтаршую дочь рожала кесаревым с эпидуральной анестезией. Кроме последующих болей в спине (около 2-х месяцев) и не самых приятных ощущений во время операции (но это можно пережить) негативных эмоций нет. Через месяц рожать второго ребенка тоже кесаревым. Вот сейчас думаю толи тоже эпид-ю анестезию выбрать, толи под общим попробовать. ВО время первых родов были осложнения и пришлось перенести повторную операцию под общим. К общему наркозу претензий (кроме боли в груди после интубационной трубки) тоже нет. Ни тошноты, ни каких нибудь других неприятных ощущений. Единственное уточнение автору статьи — видимо не во всех роддомах ушивание матки проводится с введением снотворных препаратов, так как в моем случае всю операцию и вплоть до перевода в реанимацию я была в сознании, хотя очень хотелось уже отключиться от всех этих звуков хлюпанья, звяканья инструментов и жужжания аппаратов.
2008-06-30, Танюша и НюшаЯ первого ребенка родила самостоятельно, а второго, после 4 часов схваток, путем кесарева сечения с применением эпидуральной анестезии — в этом была необходимость. Да — боли не было, с ребенком все в порядке. Но сейчас, спустя 2,5 месяца я решила сделать упражнение для позвоночника (сгрупировавшись, прижав колени к груди, делала перекаты от копчика к шее)при первом прохождении места укола эпидуралки испытала сильную боль и хруст в суставах. Что это я не знаю, возможно не о всех последствиях этого вида анестезии я знаю. А вообще всем совет: победите свои страхи и рожайте естественным путем — это действительно лучше, за исключением осложнений и возникновением непредвиденных ситуаций
2008-08-22, ЕленаРожала с эпидуралкой 8 месяцев назад, роды были первыми и стремительными, поэтому оба периода прошли без боли. Вспоминаю этот день с теплотой и без страха, это были очень позитивные роды) единственный род зал в котором не орали и мучались а смеялись. Я не настаивала на обезболивании, была готова ко всему, ребёнок долгожданный, я возрастная. Врач сказала обезболимся — я не спорила. Через 2 часа ребёнок был у меня на животе! После анестезии не было проблем, я спокойно занимаюсь спортом и не чувствую каких либо изменений в спине. Видимо у всех по разному, может опыт врача играет роль. А может мне просто повезло.
2019-02-17, Аннадлительный и сильные схватки не сопровождались раскрытием шейки матки. когда боль окончательно меня вымотала (часов 12-14 от начала) за возможность обезболивания я ухватилась как утопающий за соломинку. предполагалось что пара часов анестезии даст время для раскрытия шейки. но этого не произошло. и следущие два часа тоже не принесли результата. схватки мощные, потуги и полная «окаменелость» шейки. решили делать кесарево под той ж анестезией. операцыя прошла быстро и безболезнено. спасибо анестизиологам
2008-02-09, Алла 10 мес. после кесарева с эпидуралкой — у жены сильные боли в спине в месте укола, дотронуться нельзя. У многих по отзывам и инете такие проблемы. Боль не проходит.Врачи проблему отрицают, не поднимайте мол тяжести, хотя боль явно другая. Какая боль бывает от тяжестей, остеохондроза и т.п. я хорошо знаю. В этой статье тоже про это ни слова, в других, какие нашел, тоже.
Милые женщины, если нет показаний, рожайте без анестезии, с позвоночником не шутят.
Моя сестра собирается родить третьего ребенка, но дело в томб что у нее врожденный порок тазобедренного сустава, на котором была пров операция много лет назад в18, сейчас ей 32. Двоих первых детей она родила при помощи кесарева сечения и эпидурального обезболивания. Сейчас мнение врачей расходится, по виду обезболивания, многие советуют общее, во избежание травмы на спинной мозг. Что выможете посоветовать по этому поводу? Заранее благодарю, Айтен
2003-02-03, Ayten AlekperovaВсего 25 отзывов Прочитать все отзывы.
Эпидуральная анестезия — Википедия. Что такое Эпидуральная анестезия
Эпидуральный катетер в месте введения. Операционное поле обработано антисептиком. Видны метки глубины на катетереЭпидуральная анестезия, она же «перидуральная» — один из методов регионарной анестезии, при котором лекарственные препараты вводятся в эпидуральное пространство позвоночника через катетер. Инъекция приводит к потере болевой чувствительности (анальгезия), потере общей чувствительности (анестезия) или к расслаблению мышц (миорелаксация).
Механизм действия эпидуральной анестезии связан, преимущественно, с проникновением препаратов через дуральные муфты в субарахноидальное пространство, и вследствие этого, блокадой прохождения нервных импульсов (в том числе болевых) по корешковым нервам и далее в спинной мозг.
Принцип действия эпидуральной анестезии
В человеческом организме спинной мозг и корешки спинного мозга окутаны специальной оболочкой — твердой мозговой оболочкой. Эпидуральное пространство окружает эту оболочку и проходит вдоль позвоночника. Инъекция анастезирующего средства в эпидуральное пространство вызывает потерю болевой чувствительности.
 Схема: продольный разрез позвоночника с введенной эпидуральной иглой. Объяснения в тексте
Схема: продольный разрез позвоночника с введенной эпидуральной иглой. Объяснения в текстеОблегчение боли происходит благодаря блокированию передачи болевых импульсов по нервным окончаниям спинного мозга.
В отличие от субарахноидальной, эпидуральная анестезия не приводит к миорелаксации и потере общей чувствительности, поэтому её используют при родах.
Применение эпидуральной анестезии
В зависимости от области применения, исполнение эпидуральной анестезии (анальгезии) может быть сопряжено с большим или меньшим риском. Анальгезия груди, живота, паховой области и ног менее рискованна, чем анальгезия шеи и рук. Анальгезия головы с помощью эпидуральной анестезии невозможна, потому что сенсорная иннервация головы осуществляется через черепно-мозговую нервную систему. Эпидуральная анестезия может применяться:
- Для местного обезболивания. В случае отсутствия хирургического вмешательства, например, при родах.
- Как дополнение к общей анестезии. Эпидуральная анестезия может снизить потребность в опиоидах во время некоторых операций (гистерэктомия, лапаротомия и др.).
- В качестве полной анестезии. Некоторые операции (например, кесарево сечение) могут выполняться под эпидуральной анестезией. Пациенты обычно остаются в сознании, однако доза для такой анестезии значительно выше, чем для местного обезболивания.
- Для послеоперационного обезболивания. Препараты вводятся в течение нескольких дней. Пациенту дается возможность контролировать количество вводимого препарата для снижения боли.
- Как лечение боли в спине. Инъекции анальгетиков и стероидов в эпидуральную область могут снимать некоторые виды боли в спине.
Применяемые препараты
Для эпидуральной анестезии применяюся специально предназначенные (особо очищенные и не содержащие консервантов) растворы для эпи- и субдурального введения. Наиболее часто применяются местные анестетики — лидокаин, бупивакаин и ропивакаин.
Для усиления действия местных анестетиков в раствор для эпидуральной анестезии нередко добавляют опиаты, например, морфин, фентанил, промедол, бупренорфин. При этом дозы опиатов во много раз меньше, чем при введении в вену или внутримышечно, а качество обеспечиваемой анальгезии и её продолжительность лучше. При эпидуральном введении опиатов значительно реже бывают характерные для опиатов побочные явления — тошнота, рвота, угнетение дыхания, головокружение и пр., поскольку при таком способе введения наступает спинальная, а не центральная опиатная анальгезия. Так, введение 5 мг морфина в вену способно обеспечить адекватное обезболивание при послеоперационных болях на 4-6 ч, а введение всего 1 мг морфина в эпидуральное пространство обеспечивает стойкое исчезновение боли на 18-24 ч.
По Фармакопее, принятой в Российской Федерации, ни один из опиоидных анальгетиков не разрешен для введения в эпидуральное пространство.
Другие часто добавляемые в раствор для эпидуральной анестезии компоненты — клонидин (клофелин), кетамин. При этом тоже требуются намного меньшие дозы, чем при системном введении, и удается избежать побочных эффектов (снижения артериального давления в случае клофелина, галлюцинаций и тревоги — в случае кетамина). Крайне редко в раствор добавляют физостигмин, препарат, чья анальгетическая активность основана на усилении проведения «противоболевых» (антиноцицептивных) импульсов в холинергических волокнах, в противовес болевым импульсам, передающимся по симпатическим волокнам.
Эпидуральная анестезия при родах
Эпидуральная анестезия считается эффективным и достаточно безопасным методом обезболивания. Тем не менее, этот метод является медицинским вмешательством, и, соответственно, имеет свои противопоказания и осложнения. К специфическим рискам относятся риск увеличения продолжительности родового периода и необходимость использования инструментов (щипцов, вакуум-экстрактора) вплоть до оперативного вмешательства, а также индивидуальная аллергическая реакция на анестезирующий препарат.
Методика эпидуральной анестезии
Идентификация эпидурального пространства.
Игла попадает в эпидуральное пространство, как только её конец проходит через жёлтую связку, отодвигая твердую мозговую оболочку. Возникающее отрицательное давление подтверждает то мнение, что эпидуральное пространство представляет собой лишь потенциально существующий канал. Точная идентификация момента попадания иглы в эпидуральное пространство снижает риск повреждения твердой мозговой оболочки. Методы идентификации эпидурального пространства делятся на две основные категории: методика «утраты сопротивления» и методика «висячей капли».
Методика «утраты сопротивления» — наиболее распространенный способ идентификации эпидурального пространства. Проведение иглы через кожу в межостистую связку ощущается как значительное сопротивление. Когда конец иглы входит в толщу межостистой связки, мандрен извлекают и к игле присоединяют шприц, заполненный воздухом или изотоническим раствором натрия хлорида. Если попытка ввести раствор встретит значительное сопротивление или будет невозможна, то конец иглы действительно находится в толще межостистой связки и её можно продвигать вперед.
Контролировать продвижение иглы можно двумя способами. Один состоит в том, что иглу с подсоединенным шприцем медленно непрерывно продвигают вперед левой рукой, а правой постоянно оказывают давление на поршень шприца. При попадании конца иглы в эпидуральное пространство резко снижается сопротивление и поршень внезапно легко продвигается вперед. Второй способ заключается в том, что иглу продвигают поступательными движениями, за один раз подавая её вперед на несколько миллиметров, после чего останавливаются и осторожно надавливают на поршень шприца, пытаясь определить по ощущениям — находится ли игла ещё в толще связок, или же сопротивление уже утрачено и она попала в эпидуральное пространство. Второй способ быстрее и практичнее, но требует некоторого опыта, чтобы вовремя остановиться и избежать перфорации твердой мозговой оболочки.
Используя методику «утраты сопротивления», можно вводить изотонический раствор натрия хлорида или воздух, в зависимости от предпочтений анестезиолога. Имеются сообщения о том, что пузырьки воздуха могут быть причиной неполной или мозаичной блокады, но это возможно лишь при введении значительных объёмов воздуха. Изотонический раствор натрия хлорида легко спутать с цереброспинальной жидкостью, что создает затруднения при подозрении на непреднамеренную пункцию твердой мозговой оболочки.
Методика «висячей капли». Иглу (лучше со щитком) вводят глубоко в межостистую связку, после чего удаляют мандрен. К павильону иглы подвешивают каплю жидкости — чаще всего изотонического раствора натрия хлорида. Пока игла продвигается через плотные связки, капля не смещается. После пункции жёлтой связки и попадания конца иглы в эпидуральное пространство «висячая капля» исчезает в просвете иглы под воздействием отрицательного давления. Однако, если игла окажется обтурированной, то капля не будет втягиваться из павильона в просвет иглы и её будут продвигать вперед вплоть до того момента, когда истечение цереброспинальной жидкости засвидетельствует перфорацию твердой мозговой оболочки. Следует отметить, что методику «висячей капли» применяют только очень опытные анестезиологи. Также данная методика используется для околосрединного доступа.
Уровень пункции эпидурального пространства.
Эпидуральная пункция может выполняться на уровне всех четырёх отделов позвоночника: шейном, грудном, поясничном, крестцовом.
Эпидуральная анестезия на поясничном уровне выполняется с использованием срединного или околосрединного доступа. Срединный доступ. Больного укладывают, обрабатывают область пункции раствором антисептика и укрывают стерильным операционным бельем. Межостистый промежуток LIV-LV находится на уровне линии, соединяющей гребни подвздошных костей. Легче всего пальпировать промежутки между LIII-LIV и LIV-LV. Кожу инфильтрируют раствором местного анестетика и затем перфорируют иглой размером 18 G. В образовавшееся отверстие вводят иглу для эпидуральной пункции и продвигают её вперед и параллельно выше расположенному остистому отростку (то есть в слегка краниальном направлении). При попадании в связочные структуры по срединной линии к павильону иглы присоединяют шприц, и при подаче раствора следует удостовериться в ощущении сопротивления. Очень важно ощутить сопротивление связок именно в этот момент, так как в противном случае может возникнуть ошибочное ощущение утраты сопротивления при случайном попадании иглы в мышечные ткани или жировые отложения, что приведет к инъекции анестетика не в эпидуральное пространство, и блокада не состоится. После ощущения сопротивления связок иглу продвигают вперед до входа в эпидуральное пространство, которое идентифицируют по утрате сопротивления (методику см. выше).
Околосрединный доступ. К околосрединному (парамедианному) доступу прибегают в тех случаях, когда предшествующее хирургическое вмешательство или дегенеративные изменения позвоночника серьезно затрудняют использование срединного доступа. Эта методика сложнее для начинающих, потому что игла проходит через мышечные ткани, минуя над остистую и межостистую связки, и ощущение сопротивления возникает только во время пункции жёлтой связки. Больного укладывают, обрабатывают область пункции раствором антисептика и укрывают стерильным операционным бельем — все как для срединного доступа. Кожу инфильтрируют раствором местного анестетика на 2-4 см латеральное нижней точки вышерасположенного остистого отростка. Толстой иглой перфорируют кожу, в образовавшееся отверстие вводят эпидуральную иглу и направляют её к срединной линии и в слегка краниальном направлении. Продвигать иглу следует с таким расчетом, чтобы она пересекла воображаемую срединную линию на глубине 4-6 см от поверхности. После того как игла пройдет через кожу, к ней присоединяют шприц; по мере прохождения через мышечные ткани будет ощущаться некоторое сопротивление подаваемому из шприца раствору. Это незначительное сопротивление следует верифицировать неоднократно, пока внезапное возрастание сопротивления не засвидетельствует попадания в жёлтую связку.
Помимо сопротивления, попадание в жёлтую связку вызывает характерное ощущение чего-то жесткого, грубого. Неожиданное ощущение потери сопротивления по мере продвижения через жёлтую связку означает, что игла попала в эпидуральное пространство. Трудности, связанные с проведением стандартного эпидурального катетера через иглу Туохи, могут быть обусловлены сочетанием изогнутого конца иглы с углом околосрединного доступа, что придает слишком косое направление продвижению катетера. Учитывая эти факторы, некоторые анестезиологи предпочитают использовать при околосрединном доступе на поясничном уровне прямую иглу Кроуфорда.
Эпидуральная анестезия на грудном уровне технически сложнее, чем на поясничном, а риск повреждения спинного мозга выше. Поэтому очень важно, чтобы до проведения торакальной эпидуральной анестезии анестезиолог в совершенстве овладел срединным и околосрединным доступом для пункции эпидурального пространства на поясничном уровне. Так как остистые отростки грудных позвонков наклонены вниз и частично перекрывают друг друга, эпидуральную анестезию в грудном отделе чаще выполняют с помощью околосрединного доступа, хотя иногда используют и срединный.
Срединный доступ. Оба доступа для торакальной эпидуральной анестезии обеспечивают блокаду дерматомов, соответствующих сегментам спинного мозга в области введения анестетика. Межостистые промежутки в этом отделе лучше всего идентифицируются в положении больного сидя. В верхнем грудном отделе остистые отростки позвонков наклонены под более острым углом, поэтому иглу здесь следует направлять более краниально. Толщина надостистой и межостистой связки значительно меньше, чем в поясничном отделе, так что жёлтая связка здесь обычно находится на глубине не более чем 3-4 см от поверхности кожи. Внезапная утрата сопротивления свидетельствует о попадании в эпидуральное пространство. При пункции эпидурального пространства краниальнее поясничного отдела возможен прямой контакт со спинным мозгом. Если при попытке пункции эпидурального пространства возникла интенсивная жгучая боль, следует подумать прежде всего о прямом контакте иглы со спинным мозгом и рекомендуется немедленно извлечь иглу. Повторные контакты с костью без попадания в связки или эпидуральное пространство являются показанием к использованию околосрединного доступа.
Околосрединныи доступ. Идентифицируются межостистые промежутки, кожу инфильтрируют раствором местного анестетика на 2 см латеральнее нижней точки вышерасположенного остистого отростка. Иглу вводят почти перпендикулярно к коже, под небольшим углом к срединной линии (10-15°) до контакта с пластинкой или ножкой позвонка. После этого иглу оттягивают назад и направляют немного краниальнее в попытке избежать контакта с пластинкой позвонка. Если это получается, то конец иглы должен находиться в контакте с жёлтой связкой. К игле присоединяют шприц и её продвигают вперед, используют методику потери сопротивления или висячей капли. В отличие от околосрединного доступа в поясничном отделе, расстояние, которое должна преодолеть игла в грудном отделе до пересечения жёлтой связки, гораздо короче, эпидуральное пространство достигается быстрее.
Введение анестетика
Введение местного анестетика в эпидуральное пространство неизменно начинается с инъекции тест-дозы. С этой целью обычно применяют 3-5 мл местного анестетика (например, лидокаина) в сочетании с адреналином в пропорции 1:200 000. Тест-дозу можно вводить как через пункционную иглу, так и через катетер. Теоретически, предварительная инъекция местного анестетика через иглу несколько растягивает эпидуральное пространство, что облегчает проведение катетера. С другой стороны, не исключено, что предварительное введение анестетика через иглу может завуалировать парестезии во время проведения катетера. Клинический опыт показывает, что тест-дозу можно вводить как через иглу, так и через катетер, обе тактики характеризуются высокой степенью удачной установки катетера и минимальным риском повреждения нервных структур. Если тест-доза попала в кровеносный сосуд, то спустя 30-60 с частота сердечных сокращений увеличится на 20 %. При инъекции в субарахноидальное пространство в течение 3 мин разовьются симптомы спинномозговой анестезии.
Введение местного анестетика дробными дозами — важная мера безопасности при эпидуральной анестезии. Многие анестезиологи считают, что после тест-дозы следует вводить не более 5 мл анестетика одномоментно, и каждая последующая инъекция должна выполняться после предварительной аспирационной пробы, чтобы не пропустить случайного повреждения твердой мозговой оболочки или сосуда. Уменьшение разовой дозы до 5 мл и соблюдение интервала между инъекциями не менее 3-5 мин значительно уменьшает выраженность осложнений при непреднамеренном введении местного анестетика в субарахноидальное пространство или кровеносный сосуд. Попадание 5 мл анестетика в субарахноидальное пространство может привести к относительно высокой субарахноидальной блокаде, но в любом случае это предпочтительней, чем продолжительная тотальная спинномозговая блокада при случайном введении всей расчетной дозы.
Выбор анестетика и его концентрации зависит от характера и продолжительности предстоящей операции, а также от желаемой интенсивности сенсорной и моторной блокады. Как и при спинномозговой анестезии, добавление опиоидов к местным анестетикам потенцирует эпидуральную анестезию.
Применение катетера позволяет использовать анестетики как короткого, так и длительного действия. Если используется методика однократной инъекции, то применяют анестетики средней продолжительности или длительного действия. Например, ортопедические вмешательства на нижних конечностях требуют полной сенсорной блокады в сочетании с умеренной или выраженной моторной блокадой. Это можно обеспечить с помощью следующих анестетиков: 3% раствор хлоропрокаина, для которого характерно быстрое начало действия, полная сенсорная и выраженная моторная блокада; 1,5-2 % раствор лидокаина или мепивакаина — при средней скорости развития эффекта они обеспечивают хорошую сенсорную и моторную блокаду; 0,5-0,75 % раствор бупивакаина начинает действовать медленно, характеризуется глубокой сенсорной блокадой и моторной блокадой различной степени. Более низкие концентрации бупивакаина не подходят для вмешательств, где требуется адекватная моторная блокада.
Факторы, влияющие на эпидуральную анестезию
Точная доза местного анестетика при эпидуральной анестезии зависит от многих факторов, но в упрощенном виде она составляет 1-2 мл раствора анестетика на каждый сегмент спинного мозга, который необходимо блокировать. Это означает, например, что при пункции на поясничном уровне необходим большой объём анестетика, чтобы обеспечить сенсорную и моторную блокаду при вмешательстве на органах брюшной полости. И, наоборот, для сегментарной блокады достаточно меньшей дозы — примеры включают анестезию на поясничном уровне для обезболивания в родах, анестезию на среднегрудном уровне для обезболивания после операций на органах верхнего этажа брюшной полости или после торакальных вмешательств.
Доза анестетика колеблется в рекомендуемых пределах, потому что действие препарата внутри эпидурального пространства носит не вполне предсказуемый характер. Кроме того, объём и конфигурация эпидурального пространства весьма вариабельны и изменяются с возрастом. Предполагается, что при эпидуральной анестезии у местного анестетика есть две анатомические точки приложения:
- расположенные эпидурально нервные корешки и спинномозговые узлы, куда препарат поступает после диффузии через межпозвоночные отверстия;
- субарахноидальное пространство, куда препарат поступает либо путём диффузии через твердую мозговую оболочку, либо через дуральные муфты в межпозвоночных отверстиях, либо через эпидуральный лимфатический ствол.
Доза местного анестетика определяется объёмом и концентрацией введенного раствора. Если при одной и той же дозе варьировать объём и концентрацию раствора, то физиологическая реакция на введение анестетика может изменяться. При большом объёме и низкой концентрации местный анестетик вызовет сенсорную блокаду на высоком уровне и слабо выраженную моторную блокаду, в то время как малые объёмы концентрированного анестетика, наоборот, приведут к мощной сенсорной и моторной блокаде на низком уровне. При низких концентрациях моторная блокада практически не достигается, поэтому слабоконцентрированные растворы предназначены для сенсорной блокады.
Катетеризация эпидурального пространства позволяет вводить расчетную дозу дробно, в несколько приемов.
Эффективность эпидуральной анестезии оценивают отдельно по каждой модальности. Симпатическую блокаду оценивают по кожной температуре, сенсорную — с помощью укола иглой, двигательную — по шкале Бромэджа. Шкала Бромэджа определяет возможность полного сгибания в коленном и голеностопном суставе как «отсутствие блокады», возможность полного сгибания в коленном суставе и неспособность поднять выпрямленную ногу как «частичную блокаду», неспособность согнуть ногу в колене при сохраненном сгибании стопы как «почти полную блокаду», и отсутствие движений в нижней конечности как «полную блокаду».
Повторные дозы препарата следует вводить до того момента, когда интенсивность блокады уменьшится и больной начнет испытывать боль. Для определения этого момента лучше всего подходит оценка уровня сенсорной блокады. При эпидуральной анестезии характерной особенностью каждого анестетика является «время двухсегментарной регрессии», то есть промежуток времени, необходимый для снижения максимального уровня сенсорной блокады на два сегмента. По истечении времени двухсегментарной регрессии следует ввести одну треть или половину от первоначальной дозы анестетика. Некоторые анестезиологи предпочитают вводить повторные дозы через определенный временной интервал, не дожидаясь клинических изменений и руководствуясь собственным опытом работы с препаратом, но такой подход вследствие вариабельности реакции может привести к слишком высокому или, наоборот, слишком низкому уровню блокады.
Дозу, необходимую для достижения адекватного уровня анестезии, снижают у пожилых пациентов в связи с уменьшением у них объёма или растяжимости эпидуралъного пространства. Одна и та же доза или объём препарата у пожилого пациента вызовет более высокую блокаду, нежели у молодого. Титрование дозы в зависимости от клинического эффекта — лучший способ адекватного обеспечения эпидуральной анестезии у лиц пожилого возраста.
При эпидуральной анестезии у взрослых не существует четкой корреляции между массой тела и распространением анестетика в краниальном направлении. Возможное исключение из этого правила — лица с выраженным ожирением, у которых снижение объёма эпидурального пространства требует уменьшения дозы.
Рост больного, напротив, оказывает некоторое влияние на краниальное распространение анестетика в эпидуральном пространстве. При росте ниже 150 см следует вводить анестетик из расчета 1 мл на сегмент, в то время как у более высоких больных дозу увеличивают до 2 мл на сегмент. Существуют достаточно сложные расчеты дозы для больных выше 150 см, но на практике сначала вводят среднерасчетную начальную дозу, а последующие дозы титруют по клиническому эффекту.
При хирургических вмешательствах в зоне иннервации крупных нервов L5-S1 и S2 следует учитывать, что если вводить анестетик в положении пациента сидя (это можно сделать однократно через иглу), то большое количество препарата непосредственно воздействует на корешки, что увеличивает вероятность успешной блокады.
Эффекты от введения вазоконстрикторов в эпидуральное пространство не очень хорошо изучены. При добавлении адреналина к бупивакаину время двухсегментарной регрессии не увеличивалось, тогда как при добавлении адреналина к лидокаину или мепивакаину многие анестезиологи отмечают явное увеличение продолжительности действия. При эпидуральной анестезии применяют высокие дозы местных анестетиков. Добавление вазоконстрикторов в раствор местного анестетика уменьшает абсорбцию анестетика в системный кровоток и сочетанные осложнения, а также ограничивает краниальное распространение анестетика. Кроме того, вазоконстрикторы улучшают качество блокады.
Коммерчески доступные растворы местных анестетиков имеют рН от 3,5 до 5,5, что обусловлено требованием химической стабильности и асептики. Будучи слабыми основаниями, при таком рН они существуют главным образом в ионизированной форме. В то время как концентрация ионизированной фракции определяет распространение анестетика в эпидуральном пространстве, от концентрации неионизированной фракции зависят поступление анестетика через мембрану нервных клеток и, следовательно, быстрота наступления эффекта. Эти закономерности привели к созданию различных модификаций растворов местных анестетиков, включая карбонирование и добавление бикарбоната натрия с целью повышения рН раствора до физиологического непосредственно перед инъекцией. Возникающее увеличение концентрации неионизированной фракции приводит к ускорению наступления эффекта и, возможно, к углублению блокады. Такой подход используют для анестетиков, растворы которых не теряют своих свойств при увеличении рН до физиологического, к их числу относятся лидокаин, мепивакаин и хлоропрокаин. Раствор бупивакаина, напротив, преципитирует при рН выше 6,8.
Неэффективная эпидуральная блокада
Успешность эпидуральной анестезии зависит от многих факторов. Слабая сенсорная блокада на низком уровне может быть обусловлена недостаточной начальной дозой или объёмом анестетика, или же слишком ранним началом операции, когда между инъекцией и хирургическим разрезом прошло мало времени и анестетик не успел распределиться.
Иногда причиной неэффективной анестезии может быть мозаичная блокада. Анатомия эпидурального пространства вариабельна, некоторые исследователи даже обнаружили в нём перегородку, расположенную по срединной линии. Дальнейшие исследования подтвердили такую возможность, но ткань перегородки оказалась проницаемой и не представляющей барьера для диффузии. Введение катетера более чем на 4 см за пределы иглы может привести к отклонению его от средней линии или к миграции в область муфты твердой мозговой оболочки, что чревато неадекватным или односторонним распределением анестетика в эпидуральном пространстве. Если такое случилось, то больного следует повернуть на бок, соответствующий стороне неадекватной анестезии, и повторить инъекцию: этот манёвр иногда позволяет разрешить проблему. Неэффективность эпидуральной анестезии иногда проявляется как слабая двигательная блокада, в этом случае следует увеличить концентрацию анестетика или поменять его на другой препарат.
Одной из причин неэффективной эпидуральной анестезии является недостаточная блокада крестцовых сегментов, особенно при вмешательствах на дистальных отделах нижних конечностей. Вероятные причины рассмотрены выше и обусловлены большим диаметром нервных корешков. Введение первой дозы анестетика в положении больного сидя позволяет свести к минимуму эту проблему. Если недостаточная блокада крестцовых сегментов оказалась выявленной уже после обработки операционного поля, то подъём головного конца операционного стола и повторная инъекция анестетика иногда позволяют углубить блокаду.
Висцеральные боли во время операций на брюшной полости связаны с раздражением брюшины. Даже если для операций на нижнем этаже брюшной полости достаточно блокады нижнегрудных сегментов, то при высокой вероятности тракции и стимуляции внутрибрюшных структур (например, паховой связки, семенного канатика) следует дополнительно блокировать верхнегрудные сегменты.
Трудная или неэффективная эпидуральная анестезия может быть обусловлена некоторыми техническими факторами. При непреднамеренной пункции твердой мозговой оболочки следует извлечь иглу и выполнить пункцию на другом уровне. Иногда в подобном случае, используя подходящий раствор местного анестетика, можно провести спинномозговую анестезию. Возможна перфорация твердой мозговой оболочки катетером при правильном положении иглы. Это верифицируется истечением спинномозговой жидкости, анестезиолог может использовать катетер для длительной спинномозговой анестезии или удалить катетер и выполнить эпидуральную пункцию вновь.
Редко встречающееся, но очень коварное явление — катетеризация субдурального пространства. Вероятно, это происходит при частичной пункции твердой мозговой оболочки, когда цереброспинальная жидкость не попадает в просвет иглы, но вводимый катетер проходит в субдуральное пространство. Цереброспинальная жидкость не может быть аспирирована. Последствия случайного введения анестетика в субдуралъное пространство чрезвычайно варьируют. Имеются сообщения об очень высокой односторонней блокаде с выпадением какой-либо модальности, несмотря на полную анестезию с противоположной стороны. Например, описаны полная сенсорная блокада при отсутствии двигательной и полная моторная блокада при незначительной сенсорной. Начало действия медленное и эффект не соответствует количеству вводимого анестетика. При отсутствии миелографии диагноз можно поставить только методом исключения.
Другой технической ошибкой, приводящей к неэффективной эпидуральной анестезии, является канюляция эпидуральной вены иглой или катетером. Если произошла пункция вены иглой, то её удаляют и пункцию повторяют. Если из катетера аспирируется кровь, то его следует подтянуть, промыть изотоническим раствором натрия хлорида и провести повторную аспирацию. Обычно катетер не проходит далеко в просвет вены. Введение тест-дозы анестетика с адреналином позволяет быстро распознать внутривенное расположение катетера по характерной реакции симпатической нервной системы.
Ещё одна причина неэффективной эпидуральной блокады — ложное ощущение утраты сопротивления. У некоторых молодых людей связки позвоночника мягкие и сопротивление инъекции не столь отчетливо, как обычно. Анестезиолог может ошибочно полагать, что игла вошла в эпидуральное пространство, в то время как она находится в межостистой связке. У больного может быть кистозная дегенерация ткани связок и попадание иглы в эту область может ощущаться как утрата сопротивления. Подобным же образом ложное ощущение утраты сопротивления может возникать при попадании иглы в мышечный массив при отклонении от срединной линии.
Методика комбинированной эпидуральной анестезии
Премедикация проводится по общепринятой методике. За 5-10 мин до операции на операционном столе внутривенно вводили следующие препараты:
Атропин — 0,007-8 мг/кг — 0,5 мл 0,1 % раствора
Димедрол – 0,15 мг/кг – 1 мл 1% раствора Диазепам – 0,15 мг/кг – 1,5-2 мл 0,5% раствора Промедол - 0,2 - 0,25 мг/кг – 0,5-1 мл 2% раствора
Проведение комбинированной эпидуральной анестезии при операциях на нижнем этаже брюшины, промежности, нижних конечностях представляется менее трудоемким для врача анестезиолога-реаниматолога.
В этих случаях возможно проведение анестезии без вспомогательной ИВЛ и дозировка вводимых дополнительно гипнотиков аналогична дозировкам при комбинированной проводниковой анестезии. Более серьезного отношения к себе требует комбинированная эпидуральная анестезия при торакальных операциях и операциях на пищеводе.
Рекомендуется в этой категории пациентов предоперационную подготовку проводить в условиях отделения реанимации и интенсивной терапии.
Учитывая объём и травматичность предстоящей операции, всем пациентам предварительно с целью обеспечения надежного венозного доступа катетеризировалась центральная вена с дальнейшим мониторингом центрального венозного давления (ЦВД), как одного из показателей волемического статуса.
Желательно установить катетер в эпидуральное пространство заранее, не отвлекаясь на эту процедуру в день операции.
В отделении реанимации и интенсивной терапии дополнительно проводится инфузионная терапия, профилактическая антибактериальная терапия, превентивная анальгезия, симптоматическая терапия.
Особое место занимает предварительная «водная нагрузка» непосредственно перед операцией. Объём вводимой жидкости должен составлять не менее 8-10 мл/кг, причем качественному составу уделяется большое значение. 30-40 % вводимого объёма должен представлять плазмозаменитель с выраженным «экспандерным» действием, желательно представитель группы гидроксиэтилкрахмалов.
Введение анестетика производится дробно. Первая доза, равная ? общей расчетной дозы вводится непосредственно на операционном столе до введения в наркоз. Основная доза местного анестетика сводится дробно в течение 10-15 мин после интубации и перевода пациента на ИВЛ.
В последующем, с целью избежания нежелательных отрицательных гемодинамических сдвигов рекомендуется постоянное введение раствора местного анестетики с наркотическим препаратом посредством шприцевого насоса в обычной расчетной дозе.
Убедившись в том, что дислокации катетера нет, пациента вводят в состояние наркоза по общепринятой методике. Индукция в наркоз производится путём введение кетамина в дозе 1,5-2 мг/кг в течение 1-2 минут с последующим введением 5-10 мг диазепама и тест-дозы ардуана (0,5-1 мг). После утраты сознания следует инъекция 0,1-0,2 мг фентанила и дитилина в дозе 1,5-2 мг/кг. После интубации трахеи в течение всего периода анестезии и операции ИВЛ проводится смесью воздуха с 40-60 % кислорода.
Поддержание анестезии осуществляется дробным введением калипсола (1,5-2 мг/кг/ч), фентанила (0,0045-0,0005 мкг/кг/ч) на фоне введения пропофола из расчета 4-6 мг/кг/ч. В наиболее травматичные этапы операции приходится углублять нейровегетативную защиту за счет дополнительного введения наркозных препаратов.
При проведении комбинированной эпидуральной анестезии в сравнении с тотальной внутривенной анестезией в условиях ИВЛ удается достигнуть:
-уменьшения общего количества наркотических препаратов; -уменьшения общего количества мышечных релаксантов; -сокращения времени постнаркозной депрессии сознания и дыхания; -сокращения времени нахождения пациента на ИВЛ после операции; -достижения надежной нейровегетативной блокады; -возможности адекватного послеоперационного обезболивания без злоупотребления наркотическими препаратами; -профилактики послеоперационных нарушений моторно-эвакуаторной функции кишечника.
Осложнения после эпидуральной анестезии
Осложнения после эпидуральной анестезии достаточно редки. Прогноз общего риска — 1 на каждые 23-50 000 случаев; риск осложнений от эпидуральной анестезии во время родов ещё ниже — 1 на каждые 80 000[1]. Осложнения могут быть следующих типов:
- Приблизительно на 1 из 20 больных не действует эпидуральная анестезия в полной мере и блокада нервов не происходит. В этом случае обезболивание будет либо частичным, либо его не будет вообще.
- Больные, страдающие коагулопатией, подвержены опасности образования эпидуральной гематомы, когда при выполнении процедуры происходит пункция венозного эпидурального сплетения. Результат — образование гематомы.
- Резорбтивное токсическое действие бупивакаинна.
- Случайный прокол твердой мозговой оболочки эпидуральной иглой может вызвать вытекание цереброспинальной жидкости в эпидуральную область, что, в свою очередь, может привести к послеоперационным головным болям. Это осложнение может быть как в легкой форме, так и в очень тяжелой, которое может проходить без всяких последствий через несколько дней (в большинстве случаев), недель, месяцев, а очень редко и оставаться годами.
- В некоторых случаях катетером можно пунктировать субарахноидальное пространство. В этом случае цереброспинальную жидкость обычно отсасывают из катетера, однако если наличие в катетере цереброспинальной жидкости не будет вовремя замечено, большие дозы обезболивающего средства могут поступать в цереброспинальную жидкость, что приводит к высокой блокаде.
- Большие дозы обезболивающего могут быть токсичными, что также приводит к неэффективной блокаде нервов.
- В редких случаях общая спинальная анестезия, при которой обезболивающее вещество поступает в кровяной поток, идущий к мозгу, вызывает беспамятство и спазмы.
- Могут также возникать побочные эффекты от инъекции кортикостероидов, например, кратковременное удержание жидкости в организме.
- Паралич.
Примечания
- ↑ Cook, T. M., Counsell, D., Wildsmith, J. A. W. (2009). «Major complications of central neuraxial block: report on the Third National Audit Project of the Royal College of Anaesthetists». BJA: British Journal of Anaesthesia 102 (2): 179-190. DOI:10.1093/bja/aen360.
Литература
- В. И. Кулаков с соавт «Обезболивание родов» 1998 г.
- В. Л. Тюков «Анестезия и реанимация» под редакцией О. А. Долиной стр. 354. М 1998
- А. П. Зильбер, Е. М. Шифман «Акушерство глазами анестезиолога» 1997 г.
Ссылки
Эпидуральная анестезия в родах — отзывы врачей о последствиях
Существует одна проблема, которая волнует большинство беременных женщин – справятся ли они с родовой болью, возникающей на схватках потугах, или нет. Даже физиологические роды протекают с сильными болевыми ощущениями, не говоря уже об оперативных вмешательствах или наложении швов. Такой метод обезболивания, как эпидуральная анестезия, дает некоторое облегчение от этой родовой боли, поэтому часто женщины просят о таком обезболивании во время естественных родов.
Мы объясним, что такое эпидуральная анестезия, как и когда она дается роженицам, а также каковы ее побочные эффекты.
Что такое эпидуральная анестезия?
Эпидуральная анестезия считается местной (регионарной) анестезией, вводимой в эпидуральное пространство, расположенное около позвоночника, для потери чувствительности нервных окончаний и облегчения боли во время родов.
Препарат вводится в область эпидурального пространства и работает, блокируя передачу болевых импульсов по чувствительным нервам, идущим в спинной мозг.
Видео: Эпидуральная анестезия
Поскольку препарат вводится в поясничную область позвоночника, беременные женщины теряют чувствительность в нижней половине тела. Для женщин, которые не могут терпеть естественную родовую боль, и не хотят принимать лекарства, эпидуральная анестезия стала средством для облегчения боли.
Отметим, что эпидуральная анестезия — это не сами лекарственные препараты (они называются анестетиками), а специфическая процедура введения анестетиков для обезболивания.
Препараты в эпидуральной анестезии
Эпидуральные препараты представляют собой комбинацию местных анестетиков (бупивакаин, левобупивакаин или ропивакаин) — и иногда добавление опиоидов (фентанил, диаморфин, морфин и суфентанил).
Доза опиоидов, используемая при эпидуральной анестезии:
- Суфентанил 25-50мг.
- Фентанил 50-100мг.
- Диаморфин 2.0-3.0 мг.
- Морфин 7.5-10мг.
Местные анестетики лидокаин и хлоропрокаин не используются в настоящее время потому, что время действия хлорпрокаина слишком короткое, и применение повторной дозы лидокаина, как обнаружено, вызывают тахифилаксию.
При правильном введении, комбинации этих эпидуральных препаратов могут быть очень эффективными и полезными для лечения боли во время родов.
Каковы преимущества эпидуральной анестезии — все за и против
Эпидуральное обезболивание обладает рядом несомненных преимуществ в отношении родового акта, так как используются препараты местного действия.
К плюсам подобного обезболивания родов можно отнести:
- Более эффективна, чем другие варианты обезболивания во время родов.
- Делает потуги более легкими и дает женщине силы, чтобы вытолкнуть ребенка из родовых путей при потугах.
- Можно вводить на любой стадии родов.
- Очень безопасна.
- Помогает женщине бодрствовать и быть начеку во время родов.
- Может использоваться для обезболивания только нижней части тела (в случае применения кесарева сечения).
- Поможет женщине отдохнуть в первом периоде родов и сосредоточиться, особенно, если будущая мать чувствует себя истощенной.
Помимо преимуществ, беременные также должны все знать о процедуре эпидуральной анестезии, прежде чем выбирать ее.
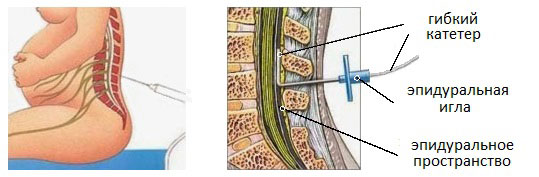
Как выполняется эпидуральная анестезия?
Анестезиолог проводит процедуру, вводит катетер, подает препарат — и затем управляет эпидуральной анестезией.
Процедура проводится последовательно, как определенный алгоритм действий:
- Прежде чем дать роженице анестезию, врач введет капельницу в руку. Женщине во время процедуры будет предложено сидеть прямо или лежать на боку с изогнутой спиной, выгнутой в сторону анестезиолога. Медсестра может помочь принять нужную позицию.
- Специалист применит местный антисептический раствор, чтобы онемела область кожи, куда он вводит иглу с катетером.
- Женщина при процедуре должна оставаться на месте и не двигаться, особенно когда врач вводит иглу для подачи препаратов для эпидуральной анестезии. Врач может попросить женщину сообщать о любых схватках в это время.
- В эпидуральное пространство в нижней части позвоночника будет введена игла с катетером, подающим обезболивающий препарат. Игла будет удалена, а катетер остается в этом месте, закрепленный повязкой, до начала родов и после них (если необходимы манипуляции по типу наложения швов).
- Через 15 минут после эпидуральной анестезии, женщина постепенно почувствует, как боль утихает. Она сможет свободно передвигаться по кровати или лежать на ней, катетер будет прикреплен сзади. Однако она не должна скользить по кровати, перемещая нижнюю часть спины, так как это может выдернуть установленный катетер.
- Если начальная доза не обезболивает достаточно хорошо, то анестезиолог, по ходу родов, может добавить женщине большую дозировку лекарств.
Видео: Как делается эпидуральная анестезия при родах?
После введения эпидуральной анестезии врач будет непрерывно контролировать частоту сердечных сокращений плода во время родов. Сегодня с этой целью применяется КТГ, она непрерывно производит измерение частоты сердечных сокращений плода и маточных сокращений.
Эпидуральная анестезия определенным действует на гормоны женского организма, чтобы уменьшить боль, поэтому важно знать, какие могут быть последствия.
Как эпидуральная анестезия влияет на родовые гормоны?
Во время родов организм вырабатывает естественный гормон, называемый окситоцином, который стимулирует схватки. Гормон вырабатывается каждые 3-5 минут.
По мере усиления родовой деятельности, организм будет реагировать, подавая сигнал на более частую выработку окситоцина, чтобы поддерживать схватки и помогать выталкивать ребенка через родовой канал.
Эпидуральная анестезия подавляет выработку природного окситоцина. Врачи могут давать женщине дополнительные дозы синтетического окситоцина вместо естественного гормона, чтобы вызвать или стимулировать маточные сокращения.
Доза может варьироваться каждый раз, в зависимости от того, как протекает родовая деятельность. Это помогает контролировать боль во время родов и течение самого акта.
Эпидуральное обезболивание также может иметь некоторые нежелательные побочные эффекты.
Побочные эффекты эпидурального обезболивания и осложнения
Эпидуральная анестезия, как правило, безопасна, но у нее есть некоторые побочные эффекты.
Прежде всего, она может удлинить вторую стадию родов.
Помимо этого, эпидуральная анестезия может привести к снижению артериального давления, что вызывает у роженицы головокружение и тошноту. В случае внезапного снижения артериального давления вам могут быть рекомендованы жидкости внутривенно, подача дополнительного кислорода и некоторые лекарства.
- Приблизительно у 23 женщин из 100, появляется лихорадка из-за применения эпидуральной анестезии.
- Потеря некоторого объема спинномозговой жидкости после введения иглы может привести к головной боли.
- Часть женщин может чувствовать слабость в мышцах ног. Онемение в нижней части тела заглушает позывы к мочеиспусканию. Поэтому необходимо ввести мочевой катетер. С этой проблемой сталкиваются 15 женщин из 100.
- Шансы на полностью естественные роды (без каких-либо стимуляторов) в некоторой степени уменьшаются.
- Снижение мышечной силы и неспособность эффективно воздействовать на мышцы матки во время родов может привести к дополнительной помощи с использованием щипцов и вакуумной экстракции. Около 14 из 100 женщин, получающих эпидуральную анестезию, рожают с помощью стимуляции.
- В некоторых случаях, роды требуют эпизиотомии (разрез в области мягких тканей промежности), для которой затем требуется наложение швов.
- Прекращение применения эпидуральной анестезии на более поздней стадии родов, может привести к усилению боли и не облегчает сами роды.
- Эпидуральная анестезия может вызывать зуд кожи, который можно облегчить с помощью антигистаминных препаратов.
- Женщина может испытывать боль в области инъекции, возможен отек тканей. Замедление дыхания или сонливость могут быть побочным эффектом обезболивания.
Если эпидуральная анестезия не блокирует боль полностью, процедура может быть повторена — или женщине будет предложен альтернативный метод обезболивания.
Редкие осложнения эпидурального обезболивания
Эпидуральная анестезия может вызвать временное повреждение тазовых нервов. Основным побочным эффектом может быть постоянное повреждение одного или нескольких нервов, которое может привести к потере движения или чувствительности в одной или обеих ногах — хотя такое бывает редко.
Опасны болезненные ощущения и возможное инфицирование кожи вокруг места, где вставлен катетер.
Очень редкие осложнения эпидуральной анестезии включают:
- Эпилептические припадки (судороги).
- Серьезные трудности с дыханием.
- Гибель от анафилактического шока.
Если женщина подумывает об эпидуральной анестезии, но все еще сомневается в ее необходимости, нужно знать ответы на некоторые вопросы.
Часто задаваемые вопросы — ответы и отзывы врачей об эпидуралке в естественных родах
1. Эпидуральная анестезия увеличивает шансы на кесарево сечение?
Нет никаких доказательств, что эпидуральная анестезия увеличивает вероятность кесарева сечения.
Если у женщины есть сомнения, нужно проконсультироваться с врачом.
2. Кто не должен получать эпидуральное обезболивание?
Стоит избегать применения эпидурального обезболивания в случае:
- Склонности к тромбозам;
- Применении препаратов для разжижения крови;
- Неврологических нарушениях;
- Тяжелом вагинальном кровотечении.
Эпидуральная анестезия также не подходит для женщин, у которых была операция на пояснице.
3. Сколько времени требуется для введения эпидуральной анестезии?
Процедура длится около десяти минут, и боль начинает стихать через пять минут после введения.
Тем не менее, время, затрачиваемое на процедуру, может увеличиться, если женщина тучная или со сколиозом.
4. Когда вводится эпидуральная анестезия?
Эпидуральная анестезия вводится только во время активной фазы родов.
Исходя из обстоятельств, врач обычно выбирает наилучшее время для введения эпидуральной анестезии.
5. Нужна ли эпидуральная анестезия во время родов?
Если женщина легко справляется с болью во время родов, то нет необходимости применять эпидуральную инъекцию.
Она будет предоставлена только по запросу, или по медицинским показаниям.
6. Эпидуральная инъекция (укол) не навредит?
Врач применяет местную анестезию перед введением эпидуральной анестезии.
Таким образом, женщина будет чувствовать только укол и небольшое давление в спине.
7. Воздействует ли эпидуральное обезболивание на плод?
Эпидуральная анестезия проникает в кровоток матери и достигает плода через пуповину, не оказывая сильного воздействия на здоровье ребенка.
Однако, это может помешать ребенку занять наилучшее положение, что приведет к стимулированию вагинальных родов.
8. Эпидуральная анестезия всегда помогает?
В большинстве случаев, эпидуральная анестезия приносит адекватное облегчение боли при родах.
Однако бывают случаи, когда она не работает эффективно. Это может быть связано с неправильным введением катетера в эпидуральное пространство, из-за проблемной нейро-аксиальной анатомии пациентки. Эти факты ускоряют процесс родов или могут предотвратить своевременное воздействие эпидурального обезболивания.
Учитывая, что побочные эффекты эпидуральной анестезии в подавляющем большинстве случаев мягкие, это — наиболее востребованный метод обезболивания у рожениц.Однако такой вариант может подойти не всем. Когда женщина почти доносила беременность до срока ПДР, нужно найти время, чтобы узнать больше о различных вариантах облегчения боли при родах и сделать осознанный выбор.
Спинальная и эпидуральная анестезия — что вам нужно знать
- CareNotes
- Спинальная и эпидуральная анестезия
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
Что такое спинальная и эпидуральная анестезия?
Спинальная и эпидуральная анестезия — это лекарства, применяемые для обезболивания от живота до ног. Лица, осуществляющие уход, могут обезболить вас только до талии или до линии сосков, в зависимости от того, какую операцию вы перенесете.Это может вам понадобиться при родах или таких операциях, как пластика грыжи или удаление аппендикса.
Что происходит во время спинальной и эпидуральной анестезии?
Сиделки помогут вам сесть или лечь на бок, наклонив колени и подбородок к груди. Сначала вам сделают укол лекарства, чтобы обезболить кожу спины. Затем ваш опекун вставит вам иглу в позвоночник. Оставайся как можно тише. Сообщите своему опекуну, если почувствуете покалывание или боль в ноге.
- Спинальная анестезия: Лечащий врач вводит лекарство через иглу. Вы будете бодрствовать во время операции, но вам могут ввести лекарство в капельницу, чтобы вы почувствовали сонливость. Когда лекарство начнет действовать, нижняя часть тела онемеет, и вы не сможете двигать ногами. Вы сможете двигать ногами через 1–4 часа, когда действие лекарства прекратится.
- Эпидуральная анестезия: Лечащий врач вставит катетер (небольшую трубку) через иглу в вашу спину.Игла будет извлечена, но катетер останется на месте, чтобы ввести больше лекарства по мере необходимости. Нижняя часть тела онемеет, и вы сможете двигать ногами, но не должны чувствовать боли. Чувства вернутся к вашим ногам, когда лица, осуществляющие уход, перестанут вводить лекарство в катетер и действие лекарства прекратится.
Что происходит после спинальной или эпидуральной анестезии?
Вы попадете в комнату, где сможете отдохнуть, пока онемение не пройдет. В зависимости от операции или процедуры вас доставят в палату или отправят домой.Договоритесь, чтобы вас отвезли из больницы домой. Не садись домой. Лучше всего, чтобы кто-нибудь оставался с вами в течение 24 часов после анестезии.
Что мне нужно знать о спинальной и эпидуральной анестезии?
Сообщите своему опекуну, если у вас или у кого-либо из членов вашей семьи когда-либо были проблемы с анестезией, например, высокая температура. Анестезия может затруднить мысли. Не принимайте важных решений в течение 24 часов после анестезии.
Каковы риски спинальной или эпидуральной анестезии?
У вас может быть тяжелая реакция на анестезию.Это может вызвать сильную головную боль или очень низкое кровяное давление. Это может вызвать онемение выше талии и привести к тошноте или затрудненному дыханию самостоятельно. Вашему опекуну может потребоваться вставить эндотрахеальную трубку в ваш рот, чтобы помочь вам дышать. Спинальная или эпидуральная анестезия может вызвать повреждение нервов. Это может привести к длительному онемению или боли.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими опекунами, чтобы решить, какую помощь вы хотите получить.Вы всегда имеете право отказаться от лечения. Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
,Эпидуральная анестезия (при выписке) — что вам нужно знать
- CareNotes
- Эпидуральная анестезия
- Discharge Care
Этот материал не должен использоваться в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Эпидуральная анестезия — это лекарство, которое используется для обезболивания, чтобы вы не чувствовали боли во время операции. В нижнюю часть спины вводят эпидуральную анестезию.Это может понадобиться вам при родах или при операции на тазу или ноге. В зависимости от операции, у вас может онеметь до талии или до линии сосков.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Позвоните в службу 911 по любому из следующих номеров:
- У вас проблемы с дыханием.
- Ваше сердцебиение медленнее, чем обычно.
- У вас припадок.
Немедленно обратитесь за помощью, если:
- У вас сильная головная боль, жар и ригидность шеи.
- У вас появляется крапивница или опухоль.
Обратитесь к своему врачу, если:
- У вас появилась новая или усиливающаяся головная боль, или боль не купируется лекарствами.
- У вас проблемы с мочеиспусканием.
- У вас есть вопросы или опасения по поводу эпидуральной анестезии.
Купайтесь осторожно:
Вы можете принять душ в тот же день, что и процедура. Не принимайте ванну и не плавайте, пока ваш лечащий врач не скажет, что это нормально.
Проконсультируйтесь с вашим лечащим врачом по указанию:
Запишите свои вопросы, чтобы не забыть задавать их во время посещений.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация носит исключительно учебный характер. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Медицинский отказ от ответственности
Подробнее об эпидуральной анестезии (при выписке)
IBM Watson Micromedex
,Эпидуральная анестезия (амбулаторная помощь) — что вам нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
АМБУЛАТОРНАЯ ПОМОЩЬ:
Что нужно знать об эпидуральной анестезии:
Эпидуральная анестезия — это лекарство, которое используется для обезболивания, чтобы вы не чувствовали боли во время операции. В нижнюю часть спины вводят эпидуральную анестезию. Вы можете потерять поясницу или линию сосков, в зависимости от того, какую операцию вам сделали.Это может понадобиться вам при родах или при операции на тазу или ноге.
Как подготовиться к эпидуральной анестезии:
Сообщите своему врачу, если у вас или у кого-либо из членов вашей семьи когда-либо были проблемы с анестезией. Договоритесь, чтобы кто-нибудь отвез вас домой. Лучше всего, чтобы кто-нибудь оставался с вами в течение 24 часов после анестезии. Сообщите своему врачу обо всех лекарствах, которые вы принимаете, включая витамины и травы. Он подскажет, какие лекарства принимать или не принимать перед эпидуральной анестезией.Он может посоветовать вам ничего не есть и не пить в течение 8 часов, прежде чем вы это получите.
Что произойдет во время эпидуральной анестезии:
Ваш лечащий врач вставит вам катетер (небольшую трубку) в спину. Ваша нижняя часть тела онемеет. Вы можете двигать ногами, но не должны чувствовать боли. Может пройти 10-20 минут, прежде чем вы почувствуете онемение от наркоза.
Что будет после эпидуральной анестезии:
Катетер останется на месте, чтобы дать больше лекарства, если оно вам понадобится.Вы попадете в комнату, где сможете отдохнуть, пока онемение не пройдет. В течение короткого времени после процедуры у вас может возникнуть тошнота или головокружение.
Риски эпидуральной анестезии:
После процедуры у вас может сильно заболеть голова. У вас может возникнуть аллергическая реакция на анестезию. У вас может быть кровотечение в позвоночнике. Ваше кровяное давление может упасть слишком низко, или у вас может быть припадок. Лекарство может вызвать онемение выше талии. Это может вызвать тошноту или затрудненное дыхание.У вас могут быть проблемы с мочеиспусканием. Анестезия может вызвать повреждение нервов. Это может привести к длительному онемению или боли. У вас может развиться менингит (инфекция головного мозга). Это может быть опасно для жизни.
Позвоните в службу 911 по любому из следующих номеров:
- У вас проблемы с дыханием.
- Ваше сердцебиение медленнее, чем обычно.
- У вас припадок.
Немедленно обратитесь за помощью, если:
- У вас сильная головная боль, жар и ригидность шеи.
- У вас появляется крапивница или опухоль.
Обратитесь к своему врачу, если:
- У вас появилась новая или усиливающаяся головная боль, или боль не купируется лекарствами.
- У вас проблемы с мочеиспусканием.
- У вас есть вопросы или опасения по поводу эпидуральной анестезии.
Купайтесь осторожно:
Вы можете принять душ в тот же день, что и процедура. Не принимайте ванну и не плавайте, пока ваш лечащий врач не скажет, что это нормально.
Проконсультируйтесь с вашим лечащим врачом по указанию:
Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Приведенная выше информация является только учебным пособием.Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее об эпидуральной анестезии (амбулаторное лечение)
IBM Watson Micromedex
,Список анестезиологических препаратов (114 в сравнении)
Анестезия — это практика введения лекарств, которые блокируют чувство боли или другие ощущения, позволяя проводить медицинские или хирургические операции, не вызывая чрезмерного беспокойства или дискомфорта. Существуют различные виды анестезии, большинство из которых дается путем ингаляции (вдыхание через нос и рот) или инъекции. Лекарство, используемое для анестезии, называется анестетиком.
К основным видам анестезии относятся:
- Процедурная седация: Процедурная седация, обычно используемая за пределами операционной, обеспечивает пониженный уровень сознания, так что пациент может переносить неприятные процедуры, не влияя на сердечно-сосудистую функцию и без необходимости в обеспечении проходимости дыхательных путей (помощь при дыхании)
- Сознательная седация: Сознательная седация до определенной степени снижает уровень сознания пациента, сохраняя при этом определенный уровень осознанности, чтобы он мог целенаправленно реагировать на словесные команды или легкую стимуляцию прикосновением.Часто используется неправильно для описания других уровней седативного действия
- Анальгезия: использует лекарства, которые действуют локально (то есть в небольшой определенной области) для уменьшения или устранения боли в этой области
- Регионарная анестезия: включает инъекцию местного анестетика вблизи основных нервных пучков, которые снабжают определенную область тела, например, эпидуральную анестезию (в позвоночник) при родах, блокады нервов при стоматологических процедурах. Может использоваться самостоятельно или в сочетании с общей анестезией
- Общая анестезия: используется комбинация внутривенных и вдыхаемых газов для создания подобного сну состояния, когда пациент находится без сознания и не реагирует ни на какие раздражители, включая боль.Это может вызвать изменения в дыхании и кровообращении, которые необходимо контролировать.
Анестезия обычно проводится перед операцией анестезиологом или анестезиологом. Принцип действия анестезии до сих пор изучен лишь частично.
В большинстве случаев анестезия очень безопасна, даже серьезно больные люди могут быть безопасно обезболены. Часто наибольший риск несет операция. Однако осложнения после анестезии могут включать повышенный риск сердечного приступа, пневмонии или инсульта.
Эти исходы могут включать послеоперационную спутанность сознания, сердечный приступ, пневмонию и инсульт.
Симптомы анестезии
Симптомы зависят от типа используемой анестезии.
Местная или региональная анестезия обычно приводит к онемению или покалыванию в области, снабжаемой нервами, и перемещение этой области тела может стать затруднительным или невозможным.
Общая анестезия вызывает потерю сознания, а это означает, что вы не сможете чувствовать боль и не будете осознавать, что происходит.В редких случаях некоторые люди могут испытывать непреднамеренное осознание во время операции.
Побочные эффекты анестезии
Побочные эффекты местной анестезии могут включать:
- Боль вокруг места укола
- Длительное онемение, которое проходит через несколько часов
- Слюна или затруднение речи, если во рту была анестезия.
Побочные эффекты общей анестезии включают:
- Ушиб или болезненность от капельницы
- Головокружение
- Чувство холода, дрожь
- Тошнота и рвота
- Боль в горле (от дыхательной трубки)
- Временная потеря памяти и путаница.

